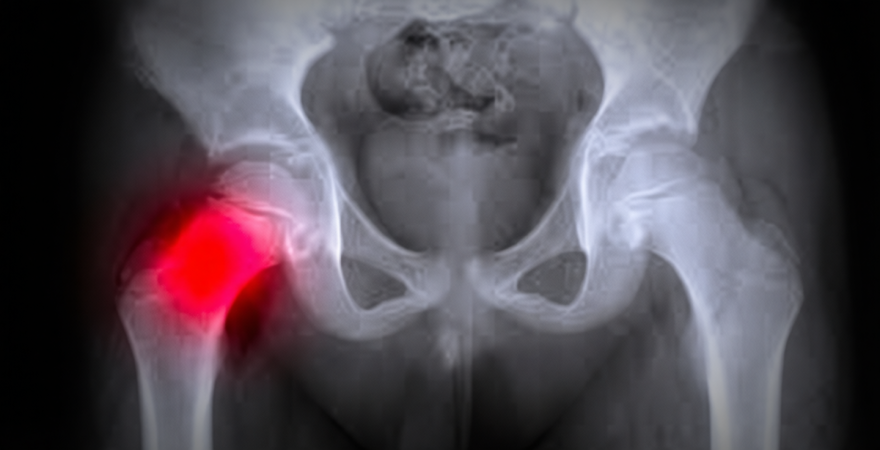
Диспластический коксартроз — одна из наиболее распространённых форм вторичного артроза тазобедренного сустава, развивающаяся в результате врожденного нарушения анатомии сустава. Эта патология характеризуется несоответствием головки бедренной кости и вертлужной впадины, что приводит к неравномерной нагрузке, ускоренному износу хрящевых поверхностей и, как следствие, к дегенеративно-дистрофическим изменениям.
Заболевания
Диспластический коксартроз относится к заболеваниям, связанным с врожденной дисплазией тазобедренного сустава. Уже в детском возрасте возможны нарушения формы и положения головки бедренной кости, но проявления болезни чаще становятся заметны в молодом или среднем возрасте (20–40 лет). У женщин патология встречается значительно чаще, особенно при наличии гормональных факторов и повышенной физической нагрузки.
Причины и развитие
Причины возникновения диспластического коксартроза связаны с неполноценным развитием сустава в детстве. Нарушения анатомии приводят к патологическому распределению нагрузки, что вызывает микротравмы хряща, воспаления и постепенное разрушение тканей. В результате процесса дегенеративно-дистрофического характера развивается остеоартроз, который прогрессирует постоянно, если не проводится эффективное лечение.
Симптомы
Первые признаки болезни проявляются болезненными ощущениями в области паха, бедра или даже колена (иррадиация боли). Боль усиливается при ходьбе, беге и других физических нагрузках. Пациенты жалуются на ограничение движений, особенно внутренней ротации и отведения конечности. Со временем появляется хромота, укорочение конечности, нарушение походки. В поздних стадиях боль становится сильной, постоянной, даже в положении покоя, возникает скованность, что делает невозможным выполнение обычных движений.
Диагностика
Диагностика диспластического коксартроза начинается с первичного приема врача-ортопеда. Специалист собирает анамнез, проводит осмотр, оценивает объем движений, длину конечностей, походку. Обязательно назначаются инструментальные методы исследования: рентгенография тазобедренных суставов (чаще — в двух проекциях), МРТ (магнитно-резонансная томография) или КТ для оценки состояния хряща, костной ткани и мягких структур. Лабораторные анализы позволяют исключить воспалительные или инфекционные процессы.
Стадии
Течение заболевания разделяют на три стадии:
- I степень: незначительное сужение суставной щели, минимальные изменения, боль возникает только при нагрузке;
- II степень: выраженное сужение, начальная деформация головки бедренной кости, ограничение подвижности, хромота;
- III степень: полное разрушение хряща, грубая деформация костных структур, суставная щель практически отсутствует, функция сустава резко ограничена.
Лечение
Консервативное лечение (в ранних стадиях)
В ранних стадиях лечение направлено на замедление развития дегенеративных изменений, уменьшение болевого синдрома и сохранение подвижности. Включает:
- Медикаментозное лечение: нестероидные противовоспалительные препараты, введение гиалуроновой кислоты или внутрисуставные блокады;
- Физиотерапия: магнитотерапия, лазер, электрофорез;
- Лечебная физкультура (ЛФК): упражнения для укрепления мышц таза и бедра, восстановления двигательного аппарата;
- Использование ортопедических средств: трость, стельки, коррекция массы тела;
- Мануальный массаж, курс профилактических процедур.
Важно регулярно заниматься ЛФК, соблюдать режим физических нагрузок, избегать интенсивных упражнений, способных усугубить состояние.
Оперативное лечение (при II–III стадиях)
Когда консервативные методы перестают помогать, необходимо хирургическое вмешательство. Главной целью операции является полное восстановление функции пораженного сустава.
Наиболее эффективным методом является эндопротезирование тазобедренного сустава. Врач-эндопротезист, учитывая индивидуальные особенности пациента, выполняет замену поврежденного сустава на искусственный, изготовленный из современных материалов (металл, керамика, полиэтилен).
В некоторых случаях, особенно у молодых пациентов, может применяться корригирующая остеотомия — операция, перестраивающая анатомию костной основы для улучшения покрытия головки вертлужной впадиной.
Реабилитация
Период реабилитации после операции включает комплексную программу восстановления. Первые дни — постельный режим, затем — постепенное восстановление ходьбы с опорой. Курс физиотерапии, ЛФК, лечебного массажа направлен на укрепление мышц, восстановление подвижности, профилактику тромбозов и других осложнений.
Соблюдение всех рекомендаций врача в послеоперационный период позволяет добиться положительной динамики и вернуться к нормальной жизни уже через несколько месяцев.
Профилактика и прогноз
Своевременное выявление дисплазии в детском возрасте, регулярное наблюдение у ортопеда, грамотное ведение физических нагрузок — основа профилактики диспластического коксартроза. При правильной тактике лечение дает возможность полного восстановления качества жизни.
Заключение
Диспластический коксартроз — серьезная, но поддающаяся лечению патология опорно-двигательного аппарата. Успех зависит от ранней диагностики, профессионализма врача и дисциплины пациента. Не следует откладывать визит к специалисту при первых симптомах — боль, хромота, ограничение движений требуют обязательного обследования.
В Москве работает высококвалифицированный специалист — врач-эндопротезист Карамян Беник Лерникович, имеющий многолетний опыт в области травматологии, ортопедии и эндопротезирования. Клиника оснащена современными технологиями, применяет передовые методики операций и реабилитации.