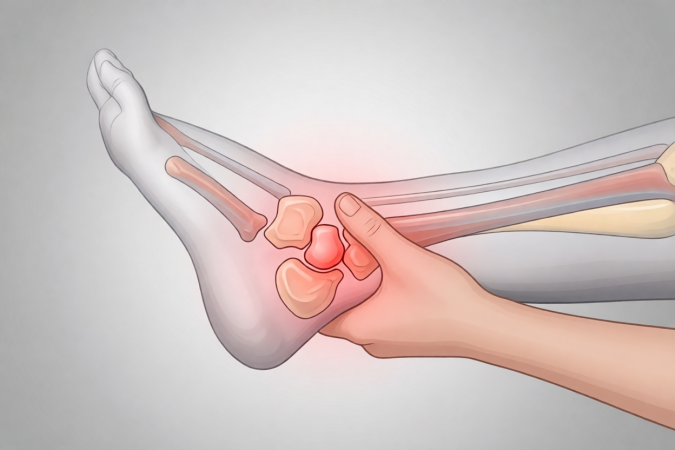
Ревматоидный артрит (РА) — это хроническое аутоиммунное заболевание, при котором иммунная система организма атакует собственные ткани, преимущественно синовиальную оболочку суставов. В результате развивается воспалительный процесс, который приводит к повреждению суставных структур, разрушению хряща и костей, а в дальнейшем — к деформации и потере функции.
РА часто поражает мелкие суставы кистей и стоп, включая проксимальные межфаланговые, пястно-фаланговые и лучезапястные суставы. В типичных случаях поражение симметричное — то есть затрагивает обе стороны тела. Однако заболевание не ограничивается суставами: возможны системные проявления, затрагивающие кожу, глаза, сердце, лёгкие, почки, печень, нервную систему и другие органы.
Причины и факторы риска развития болезни
Этиология ревматоидного артрита до конца неизвестна, однако существует ряд факторов, способствующих его развитию. К ним относятся:
- Генетическая предрасположенность (например, наличие определённых аллелей HLA-DR4);
- Внешние триггеры: инфекции (в том числе вирусом Эпштейна-Барр), курение, стресс, влияние окружающей среды;
- Нарушения иммунитета, при которых Т-лимфоциты и плазматические клетки начинают продуцировать аутоантитела — в частности, ревматоидный фактор (РФ) и антитела к цитруллинированному пептиду (АЦЦП).
Болезнь чаще встречается у женщин, особенно в среднем возрасте (30–50 лет), хотя мужчины и дети также могут страдать от РА. Курение и ожирение значительно повышают риск заболевания.
Симптомы и клиническая картина
Первые признаки ревматоидного артрита обычно включают:
- Утреннюю скованность, длящуюся более часа;
- Боль, отек и припухлость в суставах;
- Ограничение подвижности и болезненность при движении;
- Повышение температуры тела, усталость, слабость.
С течением времени процесс прогрессирует, формируются эрозии, сужение суставных щелей, подвывихи, а в тяжёлых случаях — анкилоз. Внесуставные проявления могут включать:
- Ревматоидные узелки — плотные подкожные образования в области локтей, кистей, пяток;
- Васкулит — воспаление сосудов;
- Поражение лёгких (интерстициальное заболевание);
- Перикардит, миокардит;
- Синдром Фелти (сочетание РА, спленомегалии и нейтропении).
Диагностика: как установить диагноз?
Постановка диагноза основывается на комплексном подходе, включающем:
- Осмотр врача-ревматолога;
- Лабораторные исследования:
- Анализ крови на ревматоидный фактор и АЦЦП (высокая специфичность);
- С-реактивный белок (СРБ) и скорость оседания эритроцитов (СОЭ) — маркеры воспаления;
- Биохимический анализ для оценки функции печени, почек и мышечной ткани;
- Инструментальные методы:
- Рентгенография — выявляет эрозии, сужение суставных щелей;
- УЗИ и МРТ — позволяют обнаружить ранние признаки синовита и воспаления до появления структурных изменений.
Критерии диагностики включают симметричное поражение мелких суставов, положительные иммунологические тесты, длительность симптомов более 6 недель и наличие рентгенологических признаков.
Лечение ревматоидного артрита
Целью терапии является достижение ремиссии или минимальной активности заболевания, замедление прогрессирования, сохранение функции суставов и улучшение качества жизни.
Медикаментозное лечение
- Нестероидные противовоспалительные препараты (НПВП) — используются для купирования боли и воспаления, но не влияют на патогенез болезни.
- Глюкокортикоиды — обладают быстрым противовоспалительным эффектом, назначаются в низких дозах и короткими курсами.
- Базисные противоревматические препараты (БПВП).
- Биологические препараты — ингибиторы фактора некроза опухоли (ФНО) — блокируют цитокины, участвующие в воспалительном ответе. Применяются при неэффективности БПВП.
Немедикаментозные методы
- Физиотерапия и лечебная физкультура — помогают сохранять подвижность, укреплять мышцы, снижать нагрузку на суставы;
- Правильное питание, богатое полиненасыщенными жирными кислотами, витаминами и антиоксидантами;
- Режим труда и отдыха, отказ от курения, контроль массы тела.
Хирургическое лечение и эндопротезирование
При тяжёлых деформациях, стойкой утрате функции и неэффективности консервативной терапии рекомендуется хирургическое вмешательство. Эндопротезирование — замена разрушенного сустава (чаще тазобедренного или коленного) на искусственный, изготовленный из металла, керамики или пластика.
Операция требует высокой точности и опыта хирурга-эндопротезиста. После вмешательства необходима реабилитация, включая физиотерапию, упражнения, наблюдение врача. Эндопротезирование позволяет вернуть пациентам возможность вести активный образ жизни без боли.
Прогноз и профилактика
При ранней диагностике и адекватной терапии прогноз благоприятный: удается замедлить прогрессирование, избежать инвалидности, сохранить работоспособность и качество жизни.
Профилактика обострений включает:
- Регулярное наблюдение у ревматолога;
- Соблюдение рекомендаций по лечению и образу жизни;
- Контроль показателей воспаления (СОЭ, СРБ, АЦЦП);
- Вакцинации (по согласованию с врачом);
- Избегание факторов, провоцирующих обострения (стресс, инфекции, чрезмерная нагрузка).
Заключение
Ревматоидный артрит — серьезное, но управляемое заболевание. Современные методы лечения, включая биологические препараты и эндопротезирование, позволяют многим пациентам вести полную и активную жизнь. Главное — не заниматься самолечением, а обратиться к квалифицированному специалисту при первых симптомах.
Если у вас есть подозрение на ревматоидный артрит — запишитесь на прием к врачу. Раннее начало терапии — залог успешного контроля болезни.